子宮內膜癌
資料提供/更新:朱敏儀醫生
婦產科專科醫生
資料整理:陳晧欣醫生
林善雅女士
謝嘉欣女士

簡介:
在這篇文章中朱敏儀醫生和我們詳細解釋子宮內膜癌的各方各面,包括徵狀、檢測方法,治療方法、治療後的副作用和可以如何處理等。希望能夠令病人和照顧者有足夠的知識去和醫生及其他醫療團隊成員討論,從而面對和克服疾病。
(一)有關器官/系統及分類
(二)子宮內膜癌在香港的病發情況
(三)子宮內膜癌的病因與危險因素
(四)病徵
(五)一般診斷方法
(六)治療方法
(七)治療前的準備
(八)治療引起的副作用及應對方法
(九)治療後的持續監察
(十)後遺症及應對方法
(十一)常見問題
(十二)照顧者須知
(一)有關器官/系統及分類
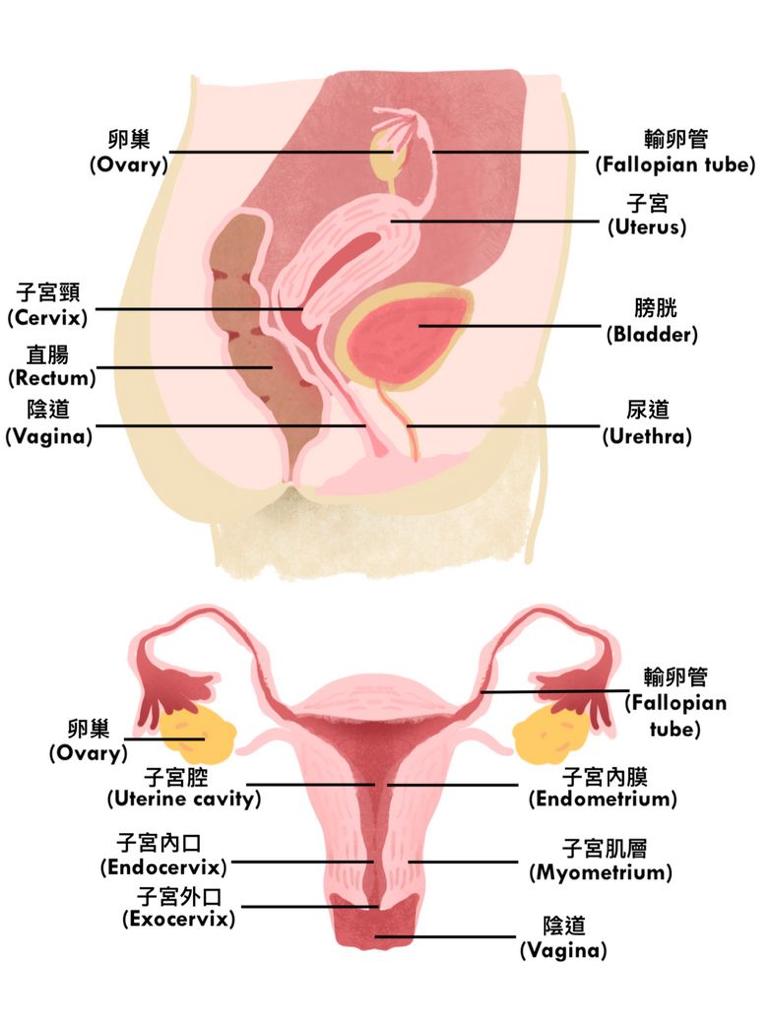
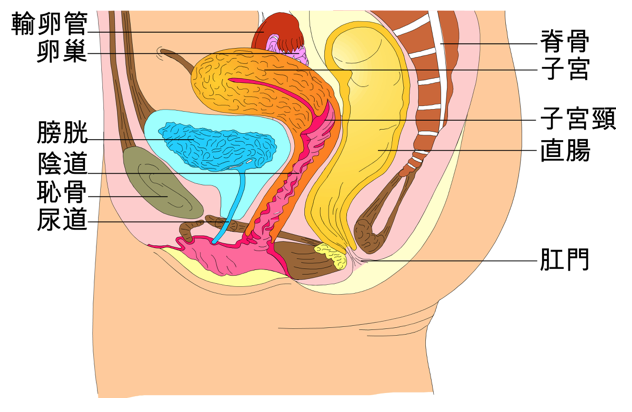
子宮(Uterus)是女性的生殖器官,位於骨盆的底部。它連接着兩側的輸卵管(Fallopian tube)和下端的陰道(vagina),而前方是膀胱,後面是直腸。
子宮分為內膜、肌肉和外膜三層。每個月經的周期大約28天,卵巢(ovary)會分泌雌激素(estrogen)和黃體酮(progesterone),以刺激內膜的血管層生張。它會慢慢變厚,而月經來的時候血管層會剝落並排出體外。但若卵子受精,內膜便不會剝落,反而增厚以孕育胚胎。
(二) 子宮內膜癌在香港的病發情況
世界衛生組織資料顯示,子宮內膜癌(或稱子宮體癌)(endometrial cancer or corpus cancer) 是全球女性第六常見癌症。而在本港子宮體癌是女性第四常見癌症。
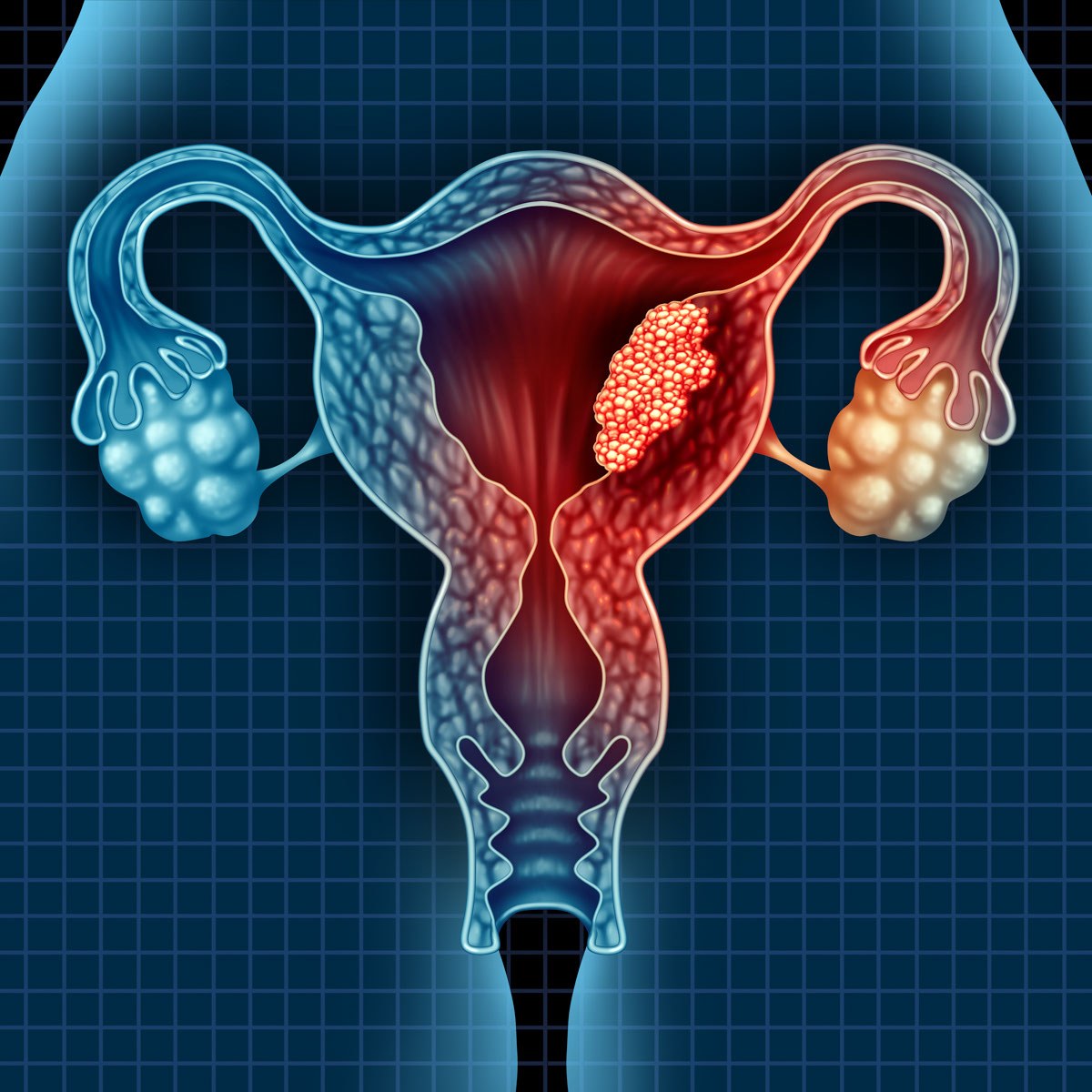
(三) 子宮內膜癌的病因與危險因素
現有文獻認為雌激素和黃體酮是維持子宮內膜健康的要素,若其分泌失調,傾向分泌過多雌激素的話,便會增加患上子宮內膜癌的風險。
其他患子宮內膜癌的危險因素包括:
・六十歲以上的婦女;
・過重或肥胖;
・糖尿病,高血壓;
・未曾生育;
・初次月經年齡在12歲之前;
・停經在52歲之後;
・有多囊卵巢病;
・接受雌激素賀爾蒙補充療法:有些婦女因為更年期問題長期單一使用雌激素,可能會增加患上子宮內膜癌的機會。相反,雌激素與黃體酮一併使用則比較安全。而現有賀爾蒙補充療法大多是混合療程。
・服用Tamoxifen三苯氧胺:Tamoxifen是醫治乳癌的藥物,不過研究發現此藥會輕微增加患上子宮內膜癌的機會。醫生經過審慎衡量利弊才會使用此藥,如有疑問,應直接向主診醫生查詢。
・連氏綜合症患者(Lynch Syndrome,舊有名稱HNPCC遺傳性非瘜肉結直腸癌綜合症)

(四)病徴
(1) 陰道異常出血
超過九成患者都曾出現陰道異常出血的情況。已停經的婦女要留意任何陰道出血或血絲狀的分泌物,不論血量多少、顏色深淺,都應盡快求醫。至於未停經的婦女則要留意月經期間有否大量出血,或非月經時陰道有否出血等。
(2) 腹痛、腹脹
當子宮內膜癌日漸增大,病人可能會有腹痛或腹脹等徵狀。
(3) 一般癌症的症狀 (constitutional symptoms)
長時間疲累,體重下降,胃口不佳,都是癌症患者常見的症狀。
(4) 貧血
陰道持續出血會導致貧血。

(五) 一般診斷方法
除了基本臨床檢查外,醫生可能會安排以下檢查以助診斷:
(1) 盆腔檢查——醫生會用鴨嘴器輔助檢查陰道、子宮頸、子宮大小。
(2) 子宮內膜取樣/刮除術——醫生會從子宮內膜抽取或刮除組織,然後透過病理化驗來判斷有否患癌。
(3) 宮腔鏡——可以直接觀察子宮內膜的情況。
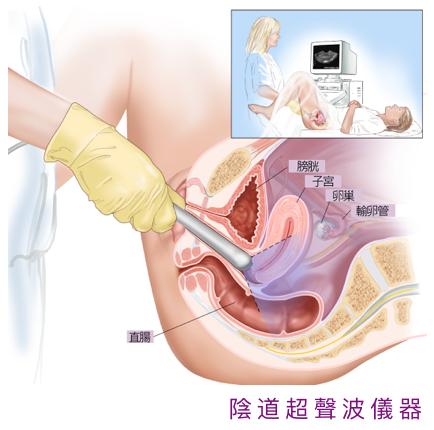
(4) 陰道超聲波檢查
(5) 電腦掃描、磁力共振掃描、正電子等檢查檢——-檢查癌細胞可有轉移和訂定治療方式。
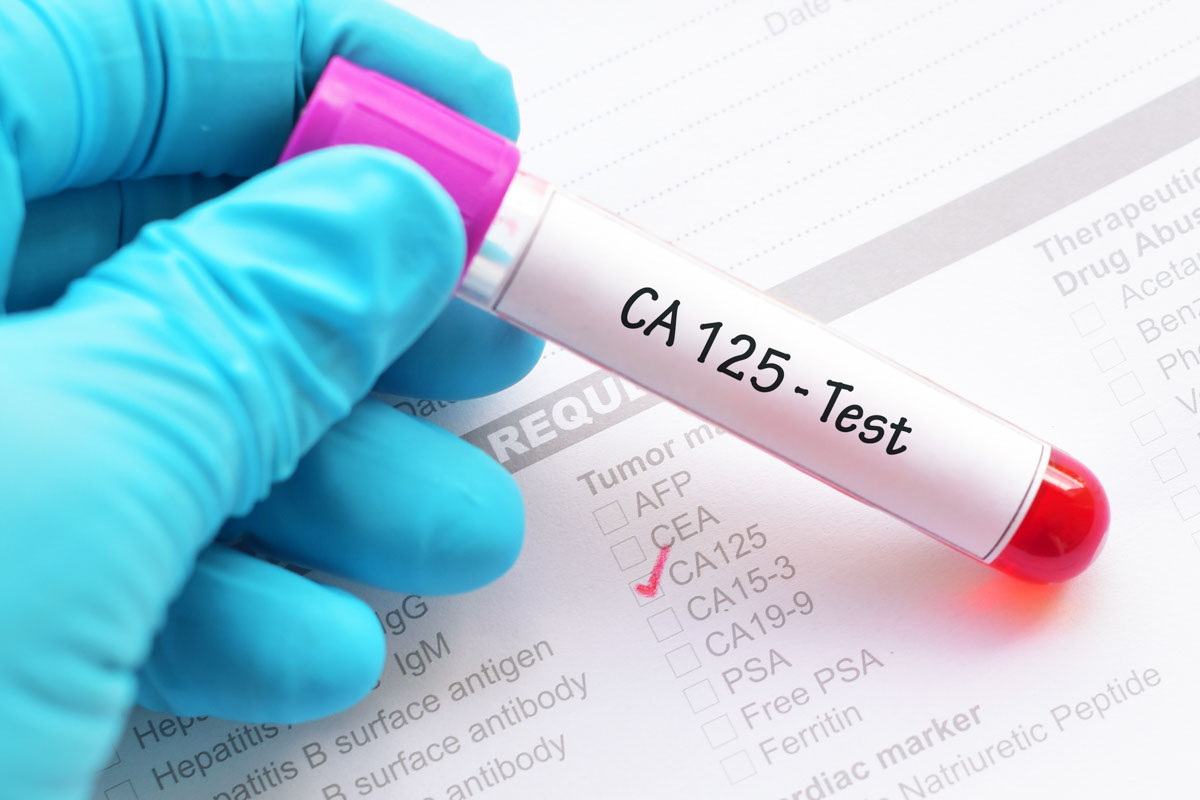
(6) 腫瘤血液指標——如果在子宮手術前做CA125檢查,便可以在手術後用以比較,作追蹤檢查。
子宮內膜癌的分期
第一期: 癌細胞只局限在子宮內膜或子宮肌肉層內。
第二期: 癌細胞已由子宮擴散至子宮頸間質。
第三期: 癌細胞已伸延至子宮外膜、陰道、卵巢或輸卵管等組織,或轉移至盤腔、腹部主動脈旁的淋巴結。
第四期: 癌細胞已入侵膀胱或直腸黏膜、或轉移至腹部、腹股溝淋巴結、骨骼、肺部等較遠的位置。
(六) 治療方法
子宮內膜癌的治療以切除手術為主,放射治療、化療、荷爾蒙藥物為輔。
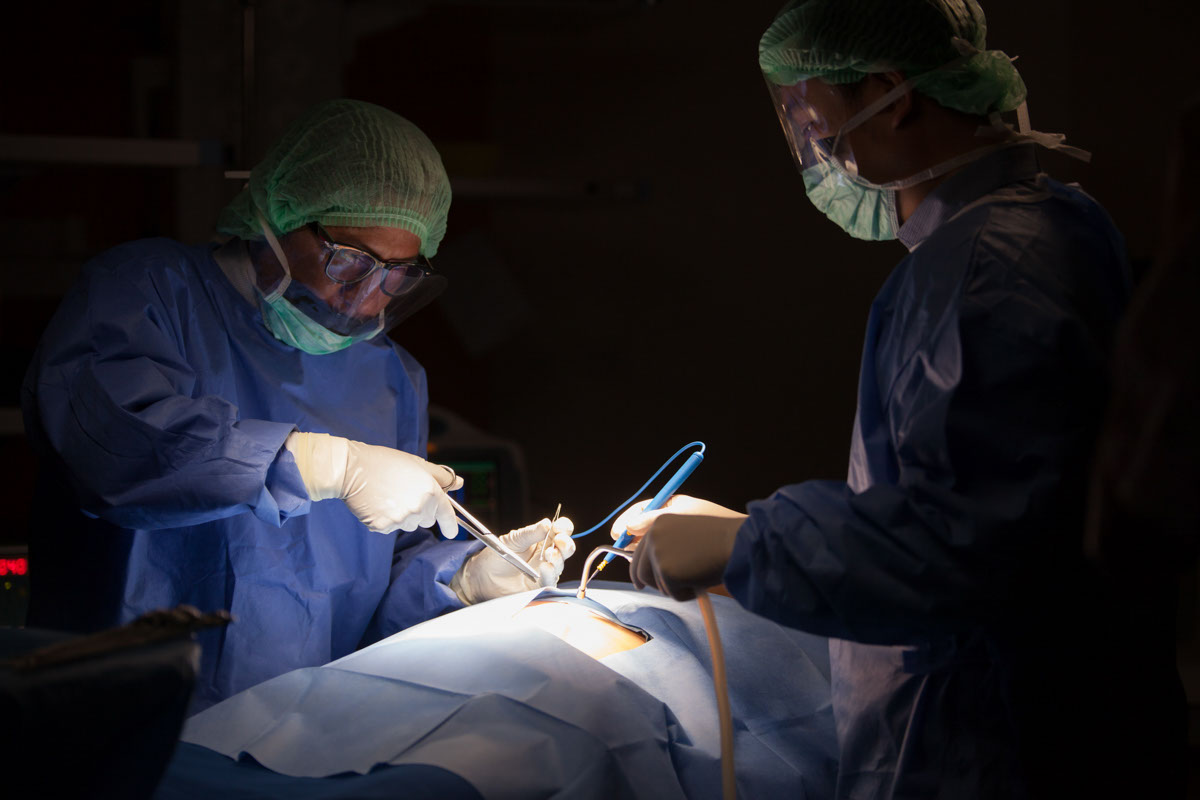
(1)子宮切除手術
手術可以包含切除以下組織:子宮、子宮頸、兩側輸卵管、卵巢、部分陰道與附近的淋巴組織;切除的範圍根據癌細胞有否擴散至子宮頸、癌細胞的細胞種類及分化決定。
切除的組織會進行病理化驗,以確定癌細胞的類別及擴散範圍。若癌症只屬早期,手術切除已足夠治療。不過,若化驗結果證實癌細胞已深入子宮肌肉或已擴散,則須在手術後接受其他治療如放射治療或化療,以減低復發的風險。
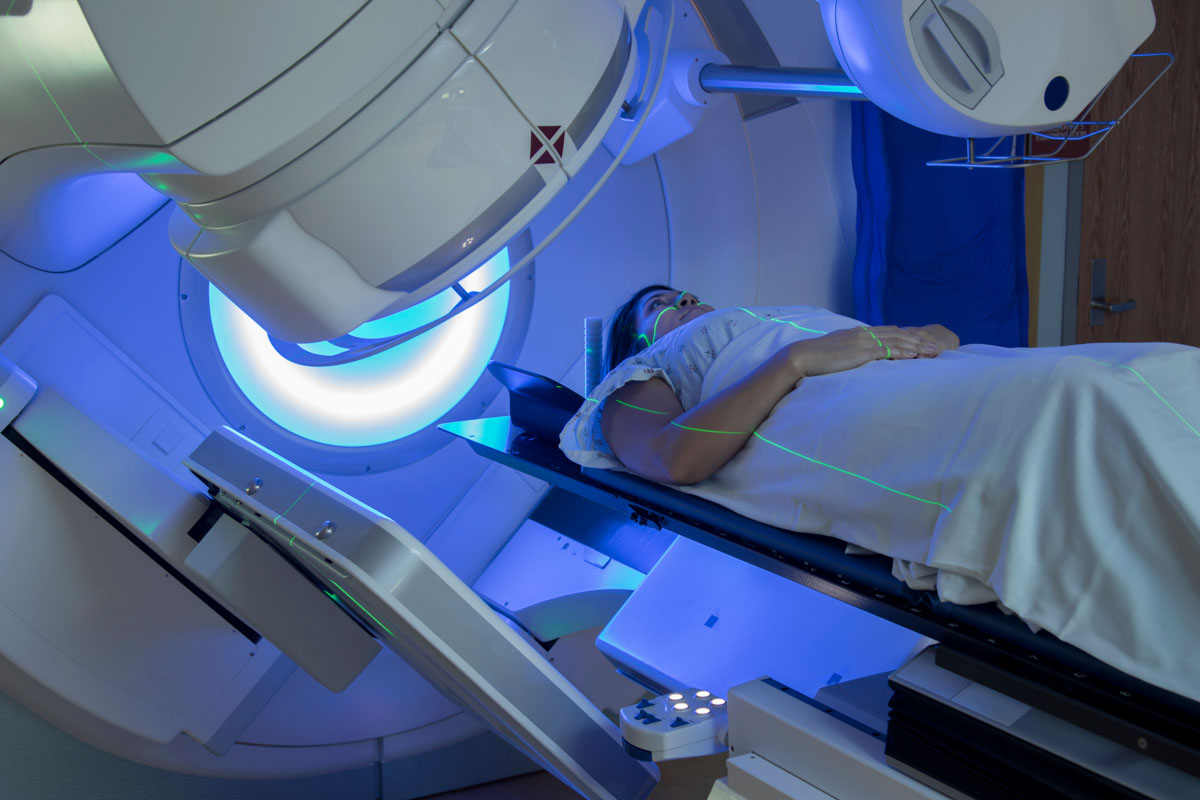
(2)放射治療
放射治療是以高能量的游離輻射線消滅癌細胞。子宮內膜癌的放射治療主要分為體外和體內。
體外放射治療照射範圍一般包括整個盆腔,療程約5星期。
體內放射治療的病人會在陰道放置能發出輻射的儀器,輻射劑量與體外放射治療不同。
(3)化學治療
化學治療適用於晚期或復發不適合手術的病人,也可以輔助手術後或跟其他治療合併應用,避免癌細胞轉移或復發。
(4)荷爾蒙治療
黃體酮治療適用於兩種病人:其一為晚期或復發而無法接受手術的病人;其二為年輕及早期的癌症病人,希望保留生育能力。但是並不是所有年輕患者都適合採用黃體酮治療,病人和家屬必須跟醫生有充分討論才決定。
(5)免疫治療
若癌細胞驗出有核酸錯配修復酵素缺憾(MMR- mismatch repair deficiency),就可以考慮用免疫檢查點抑制劑(PD-1或PD-L1),例如Pembrolizumab。

(七) 治療前的準備
醫生會根據病人的年齡、健康情況、癌症分期和癌細胞分化決定治療方案。
如果年輕婦女不幸患上子宮內膜癌,一但接受子宮切除手術,她將永久失去生育能力。
若想保留生育功能,婦女要在MRI確定子宮內膜癌還在早期,沒有入侵子宮肌肉層,沒有淋巴轉移。在病理檢查中,癌細胞的分化要良好。

(八) 治療引起的副作用及應對方法
(1)全子宮切除手術
手術後的早期可能會下腹疼痛和排尿的問題。
在還沒有停經的婦女,手術過後不會再有月經;若手術包括切除卵巢,更年期症狀會出現,且容易有骨質疏鬆。婦女應多吃高鈣質食物,例如牛奶和豆類食品。

手術後2個月應避免搬重物和增加腹部壓力的運動,可以適當使用束腹帶。
(2)放射治療
一般放射治療常見的副作用例如皮膚問題。
體外放射治療後可能出現噁心、腹痛、腹瀉等症狀。婦女要保持健康飲食,避免油膩的食物。有少數人會在治療6個月或以後有腸炎和潰陽,如有大便出血或腸阻塞要儘早求醫。
體內放射治療可能會導致短暫膀胱發炎,建議多喝水,若症狀嚴重有可能需要用藥。
(3)化療
化學治療的副作用會因藥物和個人的反應有所不同,大多數的副作用會在恢復期或治療結束後消失。
(4)荷爾蒙治療
黃體素的副作用包括水腫、體重增加,亦可能增加靜脈栓塞風險。

(九) 治療後的持續監察
子宮內膜癌在治療後也可以復發,所以病人要定期回門診跟進和做檢查:
(1)基本臨床檢查
(2)盆腔檢查
(3)若懷疑復發,醫生會安排電腦掃描、磁力共振掃描或正電子掃描
(4)如在一開始診斷子宮內膜癌時腫瘤血液指標CA125有升高,在治療後可以定期複驗。
(十) 後遺症及應對方法
(1)更年期症狀
此後遺症只適用於未停經的女性,手術過後不會再有月經,若手術包括切除卵巢,更年期症狀會出現,例如潮熱、不安、心悸、失眠等。且容易有骨質疏鬆。婦女應多吃高鈣質食物,例如牛奶和豆類食品。
(2)慢性直腸黏膜炎
一般在放射治療半年後發生,婦女可能會有血便的問題。婦女必須及時見醫生,確認診斷,排除癌症轉移的可能。
(3)一般放射治療和化療的後遺症

(十一) 常見問題
(1) 子宮內膜癌治療會對性生活有影響嗎?
在結束治療後約兩個月可以恢復正常性生活。要留意手術或電療都可能造成陰道乾澀、性交困難或疼痛,婦女可以在進行性行為時使用潤滑劑如KY jelly。
(2) 怎樣可以減少子宮內膜癌治療造成的下肢水腫?
婦女可以在睡覺時把下肢墊高或穿彈性襪。

(十二) 照顧者須知
(1)安慰和支持
治療癌症及面對其副作用會令病人的心情低落,照顧者應體諒並和病人多談感受,以紓緩情緒和患病的壓力。特別如照顧者是病人的伴侶,需在這個時候從旁關心、支持。由於手術及其他治療可能影響到性生活,照顧者應該告訴病人這是不重要的,重要的是兩人的感情。
如在治療之後病人可以恢復某程度的性行為,照顧者亦應和她坦誠討論如何調節,不要給她任何壓力。
(2)提供正面想法
在適當的時候可向病人輸入一些正面的訊息和她打氣,例如:
・患癌雖然是不幸,但現在科學昌明,有很多不同的方法治療;
・無論將來要面對什麼事情,照顧者都將會和她同行;和
・如果病人能放開懷抱,食得好和睡得好、免疫能力會更強, 有能量和癌症作戰。
(3)分擔病人在家中的工作
如果病人在家中一向負責不同工作,例如煮食、洗衫、清潔家居等,在治療期間將因為身體不適而不能履行這些職責,或者就算做也會覺得吃力。這個時候照顧者適宜作出新安排,減輕病人的壓力。
(4)認識同路人
另外照顧者可和病人一同參加本地的一些病人組織活動,不但有助增加對疾病及治療過程的了解,也可認識到相同經歷的病友,大家互相分享經驗和感受,在心理上多一份支持和鼓勵。
(5)一同追尋健康生活
除了治療之外,健康的生活習慣非常重要。所以病人應多吃有營養的食物,並且多做運動(例如行山),保持身心健康。照顧者可以從旁配合和鼓勵。
(於2021年11月定稿)





